“Il Recovery plan non può dimenticare i più colpiti dal Covid: usarlo per avviare la riforma dell’aiuto agli anziani non autosufficienti”

“Sarebbe paradossale che il piano nato per reagire alla pandemia dimenticasse le sue principali vittime“. Cristiano Gori, docente di politica sociale all’Università di Trento e coordinatore del Network Non Autosufficienza, spiega così la ratio della proposta promossa tra gli altri da Cittadinanzattiva, Forum Disuguaglianze Diversità, Forum Nazionale del Terzo Settore e tre associazioni nazionali che rappresentano le persone con Alzheimer e Parkinson e i loro familiari e caregiver: inserire nel Piano nazionale di ripresa e resilienza – che il governo Draghi sta ora finendo di mettere a punto – una sezione dedicata all’assistenza agli anziani non autosufficienti. I più colpiti dal Covid, che ha messo in luce e amplificato le debolezze di un sistema a macchia di leopardo in cui l’onere di informarsi sui servizi disponibili sul territorio (quando ci sono) e comporre un progetto di cura finisce per ricadere sulle famiglie.
“Gli altri ambiti del welfare in cui eravamo “ritardatari”, penso a povertà, disoccupazione e famiglie con figli, negli ultimi anni sono stati tutti oggetto di riforme, dal reddito di cittadinanza alla Naspi all’assegno unico che dovrebbe entrare in vigore in estate”, riflette Gori, che fino al 2019 è stato anche responsabile scientifico dell’Alleanza contro la povertà in Italia e ora fa parte del comitato per la valutazione del reddito. “Quella della non autosufficienza è l’unica questione sociale che la politica sembra non vedere. La nostra proposta, che non è “originale” nel senso che non fa altro che mettere insieme un nucleo di interventi su cui c’è assoluta condivisione tra chi si occupa di questi temi, è nata quando ci siamo resi conto che neppure nell’anno del Covid le cose sono cambiate: nell’attuale versione del Piano non c’è un progetto ad hoc, solo interventi sparsi nella parte sanitaria e in quella sociale. Manca la risposta alla domanda chiave: che cosa potrebbe essere utile agli anziani e alle loro famiglie?”.
Il progetto del Network, che ha anche il sostegno di Caritas, è allora quello di impiegare 7,5 miliardi a valere sulle risorse europee per avviare una riforma nazionale del settore (come quelle varate negli ultimi trent’anni da molti Paesi europei, dalla Spagna alla Germania). Un primo pacchetto di interventi che potrebbero avere poi come sbocco una legge quadro con i livelli essenziali di assistenza da garantire ovunque. Il documento del Network Non Autosufficienza li descrive in estremo dettaglio: nelle 80 pagine di documento ogni linea di intervento è accompagnata da un cronoprogramma progressivo, azioni, soggetti attuatori, costi e obiettivi. Come prescritto dalle linee guida Ue per i Recovery plan.
Il potenziamento e la semplificazione dell’assistenza a domicilio – Ben 5 miliardi andrebbero destinati, nell’orizzonte del piano e quindi entro il 2026, ai servizi domiciliari: “I percorsi di accesso e le prestazioni stesse vanno unificati e semplificati per superare l’attuale frammentazione tra enti, sedi e percorsi differenti”, spiega Gori. Significa che i servizi oggi offerti separatamente da Asl, Comuni e Inps – da quelli medici e infermieristici all’aiuto nella vita quotidiana, oggi molto marginale – devono essere prima ampliati e poi ricomposti in un sistema organico che parta, spiega il documento, da “uno sguardo complessivo sulla condizione dell’anziano, i suoi molteplici fattori di fragilità, il suo contesto di vita e di relazioni”. Il tutto andrebbe affiancato a momenti di formazione e supporto per i caregiver e gli assistenti familiari, perché in ogni caso delle badanti non si potrà fare a meno: si tratta di affiancarle e sostenerle. Nulla di originale, appunto, e viene da chiedersi perché non sia ancora stato fatto. Questione di risorse, ovviamente, e per questo il Next Generation è un’occasione unica per avviare il cantiere. Tenendo conto che in alcune aree ci sono già delle buone pratiche da valorizzare. Il risultato sarebbe quello di portare nel 2026 al 10,1%, dal 6,5% attuale, la quota di over 65 che ricevono servizi domiciliari ogni anno, aumentando del 152% il numero medio di ore.
La riqualificazione delle strutture residenziali – Il secondo pilastro è l’investimento per riqualificare le strutture residenziali. “A volte sono diventate un capro espiatorio perché sono state raccontate come se agissero nel vuoto e non in un contesto di politiche pubbliche”, riflette Gori pensando ai tanti morti di Covid nelle Rsa. “Ma la realtà è che durante i primi mesi della pandemia non avevano i dispositivi di protezione né indicazioni su come muoversi. Per questo serve un progetto articolato di ammodernamento e rafforzamento delle dotazioni”. La proposta prevede una dotazione di 1,75 miliardi con cui finanziare progetti che abbiano tra gli obiettivi, per esempio, garantire a ogni anziano uno spazio di vita personale tale da consentire dignità e privacy, favorire le relazioni con i familiari (stanze per i familiari e strumenti di comunicazione con l’esterno, conciliare sicurezza e libertà di movimento.
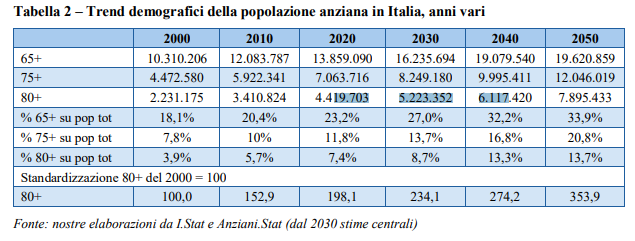
Meno peso sulle spalle delle donne e nuovi posti di lavoro – “Poi ci sono alcuni interventi trasversali”, riprende Gori, “come l’introduzione di un monitoraggio nazionale di queste politiche e un programma nazionale di formazione per gli operatori coinvolti”. I benefici attesi non riguardano solo gli anziani autosufficienti – oggi 2,9 milioni e in crescita costante, vista la dinamica demografica – ma tutta la società. Perché migliorare l’assistenza ha ricadute positive sulla parità di genere, riducendo la pressione dei compiti di cura sulle donne, e crea posti di lavoro nei servizi di cura, uno degli ambiti individuati dalla Commissione Ue come quelli con il maggior potenziale di crescita. Anche se su questo fronte servono interventi per garantire che condizioni di lavoro e remunerazioni siano adeguate.