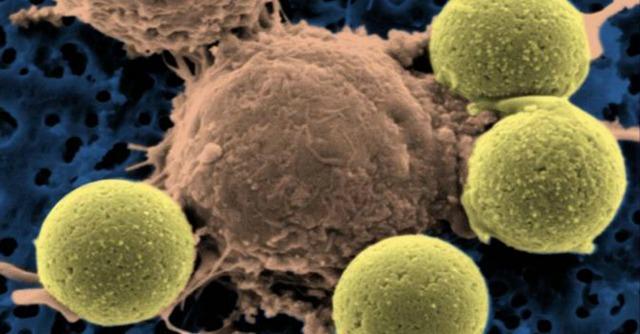
La rivista Science l’ha definita una “terapia rivoluzionaria”. A raccontarla, la cura elaborata dal dottor Carl June pare fantascientifica: si tratta di serial killer che vengono iniettati nel paziente malato per dare la caccia alle cellule tumorali, eliminandone fino a mille ciascuno. Senza intaccare quelle sane. E quando non bastano per combattere il nemico, si moltiplicano da sole, come fossero comuni anticorpi, creando un esercito anti-cancro all’interno dell’organismo. I risultati? Al di sopra di ogni aspettativa. Nei pazienti con leucemia acuta linfoblastica si ha circa il 90 per cento di remissioni complete: ad anni di distanza dal trattamento, non si registra più alcun segno di tumore.
La terapia si chiama Car (da Chimeric antigenic receptor, cioè cellule T con recettore chimerico) e consiste nel prelevare i linfocitiT (sottogruppo dei globuli bianchi) dal paziente malato di leucemia per poi coltivarli in un laboratorio e riprogrammarli per eliminare il tumore. Per trasformarli in serial killer occorre la fusione tra una proteina e un anticorpo: i globuli bianchi vengono dunque “infettati” da lentivirus, vettori derivati dal virus Hiv – anche se ovviamente modificati cosicché non siano tossici – e noti per la loro capacità di penetrare le cellule. Questo lentivirus è in grado di trasferire pezzi di Dna nel linfocita e di armarlo con la nuova proteina (Car appunto) prodotta artificialmente in laboratorio, che riesce a individuare e distruggere la leucemia, creando anche una sorta di memoria nel sistema immunitario. Come spiega il dottor June, “i linfociti T modificati non interagiscono con le cellule che non sono tumorali, e dunque limitano gli effetti collaterali causati dalle terapie standard. Le cellule tumorali esprimono una proteina (CD19) che i linfociti modificati sono in grado di riconoscere e attaccare con precisione. E dato che hanno un’enorme capacità di riprodursi, vanno immaginati come un esercito di serial killer dall’incredibile potenza omicida”.
Se il professor June è riuscito a concretizzare questa terapia – le cui radici risalgono agli anni Ottanta – è merito anche del caso. Agli inizi della sua carriera aveva infatti deciso di concentrarsi sulla leucemia, specializzazione che dovette abbandonare durante la guerra del Vietnam, quando si arruolò nella Marina americana. “Gli Stati Uniti pretendevano che noi militari ci concentrassimo su altri fronti, come i vaccini per la malaria o le cure per l’Hiv”. È così che June dedica alcuni anni allo studio di questo virus. “All’inizio il professore tentò di stimolare i linfociti per riconoscere l’Hiv”, spiega il dottor Marco Ruella, ematologo torinese che dal 2012 fa parte del team di Carl June alla University of Pennsylvania. Poi l’intuizione: applicare lo stesso processo per stanare le cellule tumorali. Ma come si fa a inserire in una cellula una proteina che non esiste in natura? Carl June realizza che i lentivirus derivati dall’Hiv sono perfetti cavalli di Troia.
La svolta, che porta la firma di June, è stata infatti quella di riuscire a trasportare la nuova proteina dal laboratorio alla clinica. Il professore comincia le sperimentazioni alla fine degli anni Novanta, alla UPenn, e nel 2010 tratta il primo paziente, un ex soldato di 60 anni affetto da leucemia in fase terminale. Sono passati anni da quando Bill, il paziente numero uno, ed Emily, la prima bambina a sperimentare la terapia, sono stati curati. Grazie alla loro guarigione, gli esperimenti sono andati avanti: “Abbiamo già trattato una trentina di leucemie acute e altrettante leucemie croniche. Una sessantina di casi – spiega il dottor Ruella – con risultati insperati, soprattutto considerando che queste persone avevano già ricevuto terapie, o trapianti, e la loro prognosi era pessima. Non c’erano alternative, se non cure sperimentali. Nei pazienti con leucemia acuta linfoblastica si ha tra circa il 90 per cento di remissioni complete. Alcuni pazienti hanno recidivato dopo mesi o anni. Ma la maggioranza, ad anni di distanza, non mostra più alcun cenno di tumore, e parliamo di persone che avevano un’aspettativa di vita di pochi mesi. Per questo l’immunoterapia è stata dichiarata “breakthrough” (una conquista nel campo della ricerca). La leucemia cronica si è mostrata invece più difficile da estirpare. Spiegano dalla facoltà di medicina della UPenn che “siamo riusciti a guarire circa il 50 per cento dei pazienti. I fattori in ballo sono parecchi, ma i risultati sono decisamente migliori rispetto a quelli delle terapie standard”.
Una volta in cura nel team di Carl June, al paziente viene filtrato il sangue per prelevarne i globuli bianchi. Questi vengono poi trasportati in appositi laboratori, isolati e fatti proliferare. Il passaggio chiave è il trasferimento all’interno dei linfociti T di questa nuova proteina artificiale (Car) grazie al vettore derivato dal virus Hiv. Dopo circa dieci giorni di espansione, i linfociti sono pronti per combattere il tumore. Si effettuano test di controllo per verificare che la proteina venga effettivamente espressa e i serial killer vengono poi (solitamente) congelati. Nel frattempo, il paziente è sottoposto ad una chemioterapia per abbassare il numero di linfociti T presenti nel sangue, così da far spazio a quelli modificati in laboratorio. Poi il processo è rapido e semplice come una trasfusione. “Si fa in 10, 15 minuti – spiegano dal laboratorio – I linfociti modificati girano per il corpo, entrano in contatto con leucemia presente nel sangue e nel midollo osseo e poi cominciano da un lato ad ammazzare le cellule tumorali e dall’altro a riprodursi in maniera esponenziale”. Se i costi sono così elevati (circa 600mila dollari per terapia) è perché – anche se il virus che si usa per trasferire la proteina nei linfociti t è universale – questi vanno coltivati individualmente in laboratorio: la terapia, basata sui globuli bianchi del singolo paziente, si fa su misura. Ma la casa farmaceutica Novartis – ha messo la terapia all’apice delle priorità nel suo budget per la ricerca che ammonta a quasi 10 miliardi di dollari – parla già di proporre la cura a costo zero nei Paesi in via di sviluppo, e spiega che, una volta entrata in commercio come prodotto clinico (nel 2016 in America), il prezzo scenderà comunque automaticamente. Uno degli aspetti più sorprendenti è poi che gli effetti collaterali, a lungo termine, sono molto blandi. Quando la terapia funziona i pazienti – che avevano un’aspettativa di vita di pochi mesi – oltre a non avere più la leucemia notano anche l’assenza dei linfocitiB, che producono anticorpi. Quindi, ogni due o tre mesi, ricevono un’infusione di anticorpi, considerata però dai medici niente affatto proibitiva. Per il resto, hanno davanti una vita normale.
Dal Fatto Quotidiano di sabato 4 ottobre 2014
Articolo Precedente
Matematica, ecco perché serve ancora all’Italia

Articolo Successivo
La Terra fotografata dallo spazio in mostra: “Bella e fragile come un dipinto”