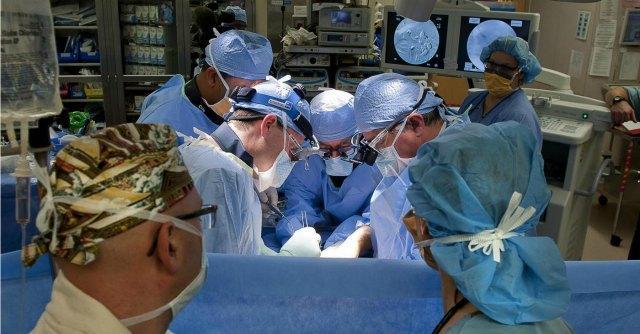
Il tumore del pancreas nel 2030 sarà la seconda causa di morte nel mondo. Questo è il dato emerso durante il Simposio Internazionale su questa patologia tenutosi per la prima volta a Verona dal 3 al 5 luglio 2014 alla presenza di circa trecento esperti arrivati da tutto il mondo: il policlinico Borgo Roma della città veneta è stato riconosciuto come centro dal valore internazionale con centinaia di interventi all’anno. È qui che è stato costituito, nel 2010, l’Istituto del pancreas, l’Azienda Ospedaliera Universitaria di Verona (AOUI) appunto. Diretto dal professore Claudio Bassi, chirurgo e ordinario di Chirurgia generale, l’istituto è il primo centro interdisciplinare italiano per le malattie pancreatiche. E con il professore Bassi parliamo di tumore del pancreas evidenziando, subito, come le due caratteristiche principali della patologia siano l’aggressività e la imprevedibilità: denominato, appunto, il “silent killer” per la difficoltà a realizzare una diagnosi che sia davvero precoce. E tuttavia questo è un obiettivo non impossibile.
Professore Bassi perché questa escalation oggettivamente importante del carcinoma del pancreas e quali le probabili cause secondo la vostra esperienza e i vostri studi?
Non conosciamo bene il motivo. Di certo, esistono degli elementi da tenere in considerazione come l’età sempre più avanzata della popolazione e i progressi della diagnostica per immagini che ci consentono di osservare alterazioni anche molto piccole nonostante la difficoltà del pancreas ad essere ben esplorato a causa della sua morfologia ghiandolare, nascosta.
Quali sono le migliori tecniche d’imaging e quindi d’indagine seria nella ricerca del tumore del pancreas in presenza, ad esempio ma non solo, di un campanello d’allarme come un marker tumorale elevato?
Tac e risonanza. Escluderei con fermezza il ruolo della PET- TAC.
E i fattori di rischio?
Innanzitutto il fumo di sigaretta insieme all’inquinamento ambientale. È poi pacifico come una dieta iperproteica dove ci sia cioè il consumo eccessivo di carni rosse e di grassi e l’obesità siano dei fattori predisponenti.
Durante il Simposio vi è stato l’intervento del professore Andrew Biankin del Garvan Institute of Medical Research che ha presentato lo studio dei primi 100 casi di genoma. Questo è un passo fondamentale per la ricerca.
Esattamente. Uno degli studi più interessante del congresso. La presentazione dei primi cento casi di genoma e su questi pazienti è stato possibile fare un trattamento personalizzato dipendentemente dalle proprie alterazioni genetiche. Si consideri che al nostro Centro di Verona è stato affidato lo studio del genoma. Avendo a disposizione campioni organici congelati e ben conservati abbiamo la possibilità di studiare il patrimonio genetico nella sua genesi con armi che siano davvero specifiche in base ai dati di sequenza genomica.
Si è discusso molto di carcinoma pancreatico familiare ovvero di una familiarità di questo tumore. Vi è concordanza nel mondo scientifico?
Si è stabilito che quando nella stessa famiglia ci sono almeno tre casi in linea diretta di carcinoma del pancreas bisogna stare attenti. Io direi che ne bastano due per drizzare le orecchie. In questi giorni abbiamo parlato molto di questo e c’erano tutti gli esperti più importanti e impegnati in questa ricerca. Esperti che hanno in mano tutti i dati europei e americani sulla familiarità. Nel concreto, quando comincia ad esserci il sospetto che in quella famiglia ci siano alcune mutazioni genetiche che hanno a che fare con lo sviluppo del tumore del pancreas perché quelle mutazioni creano un corredo di geni che mette a rischio quelle persone si comincia a disegnare una mappa che delinea i fattori di rischio che ci potrebbero aiutare un domani a dire a quella persona sana di seguire un follow up di sorveglianza. In presenza, poi, di fattori di rischio molto forti, si potrebbe pensare ad interventi preventivi ossia l’asportazione della ghiandola sana ma questi interventi sono di difficile attuazione – differentemente da quelli eseguiti sulla mammella – a causa degli elevati rischi peri e intraoperatori dell’intervento al pancreas.
Un altro studio che ha destato molto interesse è stato quello relativo alla economicità e velocità delle chirurgia pancreatica che non significa chirurgia a costo zero ma razionalizzazione ed ottimizzazione degli interventi. Il Centro di Verona, pioniere in tale direzione, si colloca ancora al primo posto pur registrando un altissimo numero di interventi annuali.
Certamente. Noi eseguiamo circa 350 interventi all’anno sul pancreas e siamo un centro definito ad “alto volume”. In sintesi e ovviamente escludendo i pazienti complicati, possiamo dire che il 50% dei degenti vengono mobilizzati e possono già assumere liquidi il giorno dopo l’intervento e ricominciare a nutrirsi tre giorni dopo. Dimessi dopo una settimana. Ciò consente un beneficio straordinario sia da un punto di vista umano che dal punto di vista dei costi sanitari e delle liste di attesa.
Professore parliamo di sopravvivenza.
La sopravvivenza a cinque anni, oggi, si attesta più o meno al 25% dei pazienti operati e voglio sottolineare che il paziente operabile è, oggi, solo il 30% di tutti gli ammalati. Questa percentuale è ancora bassa, la sfida è alzarla sempre di più ma consideriamo che meno di venti anni fa quella percentuale era solo del del 7%.
Dunque, un ruolo centrale nella diagnosi precoce del tumore del pancreas, è affidato alla prevenzione mirata, personalizzata del soggetto e, conseguentemente alla chirurgia insieme alle terapie chemio radioterapiche.
Si. La chirurgia cioè la possibilità oggettiva di operare un paziente perché ha un tumore operabile ovvero non esteso e non metastatizzato e possiede delle condizioni soggettive non impeditive, rimane la prima scelta cioè la scelta che offre le chances migliori. Esistono, poi, molti farmaci chemioterapici anche in fase di sperimentazione. Il farmaco standard utilizzato per il pancreas è la Gemcitabina da sola o in associazione con nab – paclitaxel che è stato sperimentato sui pazienti già metastatizzati ma anche come chemio adiuvante e più avanti anche in chiave neo adiuvante. Studi on going ci dicono che ci stiamo dirigendo verso chemioterapie sempre più mirate che stanno già cambiando la storia di questa patologia.
Professore, nel corso dei vari interventi, il concetto di “resecabilità chirurgica borderline”è stato più volte ripetuto e utilizzato in varie declinazioni. Facile capire il suo ruolo di centralità nella chirurgia pancreatica.
Assolutamente si. La nozione di resecabilità chirurgica borderline è spiegabile come quella grossa linea di confine che consente al chirurgo di decidere o non decidere la fattibilità di un intervento. Il tumore non deve avere già coinvolto i grossi vasi o, comunque, qualora sia possibile anche tagliare bisogna valutarne sia il pericolo che il “dopo” ovvero se quel sacrificio chirurgico possa tradursi in un vantaggio reale per il paziente. Borderline, quindi, può essere riferito al tumore in se oppure al paziente.
Un altro concetto su cui si è dibattuto è la differenza tra R0 ed R1 nella stadiazione dei carcinomi del pancreas. Differenza non facile da capire. Professore vuole provare a spiegarcela?
Questo è un problema di tecnica chirurgica ovvero il chirurgo deve pulire bene attraverso l’utilizzo di quella che io definisco una “tecnologia chirurgica armonica” che è data dal bisturi che taglia, brucia e cuce, un bisturi “multitasking” e dalla competenza del chirurgo che lo guiderà alla decisione che spesso, tecnicamente, può non esser facile, di asportare la maggiore quantità di linfonodi. Sono i linfonodi, infatti, a darci tutte le informazioni possibili sulla tipologia del tumore operato e se tale asportazione non incide sulla sopravvivenza in modo diretto è pur vero che vi inciderà in modo indiretto: infatti, in caso e in sede di radioterapia, il medico radioterapista può mirare e settorializzare al meglio le radiazioni con un beneficio comunque e a prescindere sul paziente.
Dopo questa necessaria premessa, sarà più agevole capire la differenza cui accennava prima.
R0 è il punto del tessuto tumorale asportato in cui non vi è presenza di cellule carcinomatose, alcuni sostengono che questo punto deve essere “abbastanza” distante dal margine di resezione, altri sostengono che questa distanza debba essere di un solo millimetro. R1, invece, è la franca presenza di cellule carcinomatose sul margine di resezione. Ovviamente, in entrambi i casi, si parla di cellule microscopiche.
Articolo Precedente
Virus Ebola, lo scopritore: “Epidemia senza precedenti”. Ma l’Europa non rischia

Articolo Successivo
Cancro, scoperto il meccanismo che lo diffonde come se fosse fluido