Il vaccino contro il Papilloma virus come uno scudo totale: protegge più di quanto si pensi, ma l’adesione è in calo
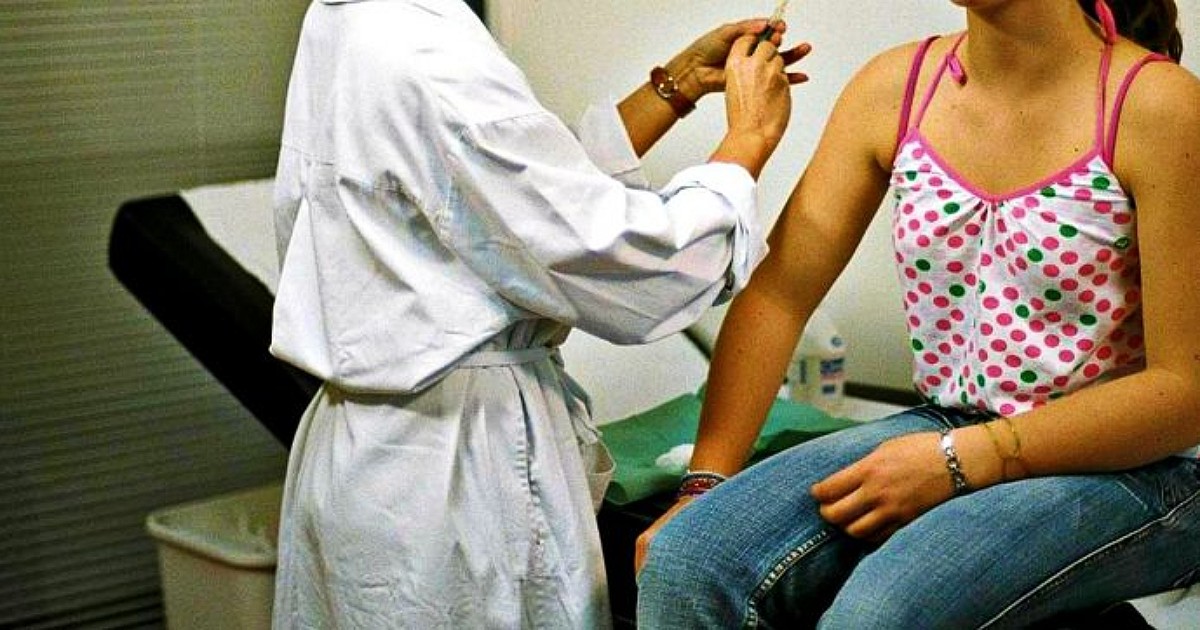
Uno studio su oltre 770.000 donne mostra che il vaccino non solo riduce il rischio di tumore del collo dell’utero, ma previene anche gravi lesioni precancerose a vulva e vagina, con efficacia massima se somministrato prima dei 17 anni
Per il vaccino dell’HPV l’etichetta di “scudo” contro il tumore del collo dell’utero è corretta, ma forse anche troppo stretta. Un ampio studio condotto dai ricercatori del Karolinska Institutet di Stoccolma ha dimostrato che il vaccino contro il Papillomavirus (HPV) riduce in modo significativo anche il rischio di lesioni precancerose gravi alla vulva e alla vagina. I risultati, pubblicati sulla rivista JAMA Oncology, suggeriscono dunque che quella semplice azione è in realtà una polizza assicurativa molto più ampia del previsto per la salute femminile.
Nello studio i ricercatori hanno analizzato i dati di oltre 770.000 donne nate tra il 1985 e il 1998, seguendo la loro storia clinica dal 2006 al 2022. Incrociando i registri sanitari svedesi, hanno scoperto che le donne vaccinate presentano un rischio di sviluppare lesioni vulvovaginali di alto grado inferiore del 37% rispetto alle non vaccinate. Ma c’è un dettaglio che fa la differenza tra una protezione “buona” e una “eccellente”: la tempistica.
Se il vaccino viene somministrato prima dei 17 anni, l’efficacia schizza alle stelle. In questo caso, il rischio di lesioni gravi crolla del 55%. “I nostri risultati sottolineano l’importanza fondamentale di offrire il vaccino alle ragazze in una fase precoce della vita, idealmente prima che diventino sessualmente attive”, spiega Yunyang Deng, autore principale dello studio. Il motivo è semplice: il vaccino è uno scudo preventivo, non una cura. Se il virus non ha ancora incontrato l’organismo, la protezione è maggiore. L’efficacia della vaccinazione contro l’HPV, dunque, è massima se il vaccino viene somministrato nelle fasce di età raccomandate tra gli 11 e i 13 anni. Tuttavia, ci si può vaccinare anche successivamente, dato che la vaccinazione può comunque prevenire infezioni da ceppi oncogeni di HPV non ancora incontrati.
Sebbene lo studio svedese si sia concentrato sulla salute femminile, gli scienziati danno bene conto che l’HPV non fa distinzioni di genere. Può causare tumori all’ano, alla gola e al pene. Proprio per questo, i ricercatori del Karolinska hanno già annunciato il prossimo passo: studiare l’efficacia del vaccino anche negli uomini e capire quanto duri esattamente questa protezione nel corso dei decenni.
La vaccinazione anti-HPV in Italia viene offerta gratuitamente a ragazzi e ragazze intorno al dodicesimo anno di vita, con alcune variazioni a seconda delle Regioni. Il vaccino ha un elevato profilo di sicurezza e protegge dai ceppi di Papillomavirus più in grado di provocare tumori. Tuttavia, l’adesione alla vaccinazione anti-HPV si è arrestata a circa il 38% tra le ragazze e il 31% tra i ragazzi. In particolare, tra i maschi la copertura è aumentata nel tempo, mentre tra le ragazze è in calo. Dieci anni fa, il 70% circa delle nate nel 2001 (oggi ventiquattrenni) risultava vaccinato, mentre tra le nate nel 2010 la percentuale si è dimezzata.
Eppure l’infezione da HPV è molto diffusa. Si stima che oltre il 50% delle donne sessualmente attive contragga almeno una volta nella vita un ceppo oncogeno ad alto rischio. Secondo i dati dell’Organizzazione mondiale della sanità (OMS) e dei Centers for Disease Control and Prevention statunitensi (CDC), i ceppi HPV 16 e HPV 18 sono responsabili di circa il 70% dei tumori cervicali. Fortunatamente, nella stragrande maggioranza dei casi il virus viene eliminato spontaneamente dal sistema immunitario, ma nelle infezioni persistenti il rischio di sviluppare lesioni precancerose aumenta, con la possibilità che un carcinoma si sviluppi e si manifesti anche a distanza di decenni dall’infezione. Eppure, grazie alle vaccinazioni e ai programmi di screening, il cancro della cervice uterina potrebbe essere eliminato a livello mondiale entro la fine del XXI secolo. Alcune stime mostrano che, se entro il 2030 il 90% delle ragazze fosse vaccinato contro l’HPV, i casi di tumore della cervice si ridurrebbero dell’89% circa nei Paesi a basso e medio reddito, dove la malattia è più diffusa. Il dato salirebbe al 97% se il 70% delle donne si sottoponesse allo screening per il tumore della cervice almeno una o due volte nell’arco della vita.
Valentina Arcovio