Era il 2005 quando per la prima volta si è posto il problema etico dei trapianti di faccia: ad esserne sottoposta, una donna francese smostrata per l’aggressione del suo cane. Si temeva che “portare la faccia di un altro” potesse creare problemi di identità.
Da allora, in tutto il mondo ci sono stati circa 50 interventi che hanno previsto il prelievo dei tessuti del volto di un donatore per trasferirli su un altro, quasi tutti negli Stati Uniti. Ieri, anche in Italia.
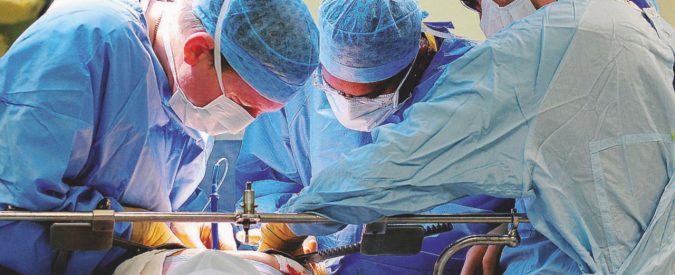
È il primo trapianto totale di volto nel nostro Paese: un’operazione avvolta nel massimo riserbo perché per almeno due giorni bisognerà tenere il paziente sotto osservazione per verificare che non ci sia un rigetto immediato dei tessuti. Tanto silente che l’approvazione di questo protocollo (che è sperimentale visto che non esiste una tecnica univoca e che ogni team che lo affronta deve proporre e dettagliarne tutti i passaggi, le tecniche e le specifiche del caso) ormai risale a quattro anni fa: prima è stato dato il parere favorevole del Consiglio Superiore della Sanità, poi c’è stato il via libera del Centro Nazionale Trapianti e alla fine la valutazione etica dell’Istituto Superiore della Sanità. Tutto senza scalpore né risonanza mediatica: era fondamentale non caricare di pressione un’operazione così delicata, sia per i pazienti che per i parenti dei donatori, ma anche per la reputazione medico-scientifica dell’Italia.
E così ieri, a Roma, all’ospedale Sant’Andrea, il fermento era palpabile. Impossibile riuscire ad avere notizie ufficiali, è oggi il giorno cruciale per sapere come è andata. Semplificando molto, i due terzi del volto di un donatore vengono prelevati in una sola volta e installati su un’altro, “come se fosse una maschera – spiegano fonti qualificate –. Evidentemente il protocollo è stato giudicato valido, anche considerando che alcuni aspetti dell’operazione sono innovativi rispetto a quanto avvenuto nel resto del mondo”. Per la ricostruzione del volto, infatti, la tecnica più usata consiste nel prelevare i tessuti da altre parti del corpo (cosiddetto trapianto autologo) perché il rischio di rigetto è molto più basso. Inoltre, in questo modo si migliora la mobilità delle palpebre e si riducono le cicatrici.
Chi ha fatto l’operazione è una donna di 49 anni, affetta da neurofibromatosi di tipo I, una malattia genetica. La donatrice ha invece 21 anni. L’attesa è durata oltre tre anni. Ogni volta che sembrava potesse esserci un donatore compatibile, per un problema o un altro scompariva: o perché i tessuti non potevano essere utilizzati o perché i familiari decidevano di non donare il volto dei propri cari (scelta che, assicurano, ha un impatto psicologico non da poco) o perché non era pronto il sistema immunitario della stessa destinataria che, comunque, col passare dei mesi ha dovuto sempre essere nelle migliori delle condizioni possibili.
Al Sant’Andrea, in questi anni, si sono esercitati nell’attesa di questo momento. I due co-team leader sono Fabio Santanelli di Pompeo, responsabile dell’Unità Operativa di Chirurgia Plastica dell’Azienda ospedaliera, e Benedetto Longo, pluripremiato (è stato vincitore del premio Hans Anderl per la chirurgia plastica) che fa parte del team dell’ospedale anche se precario. Si sono esercitati sui cadaveri, hanno sperato e studiato nell’attesa.
L’operazione è iniziata all’alba di ieri e si è conclusa in serata. Nel momento in cui il giornale va in stampa, però, non è ancora possibile conoscerne l’esito. Bisognerà aspettare le prossime ore.